生活習慣病の予防と早期発見のために がん検診&特定健診・特定保健指導の受診を!

日本人の死因の約5割は、がんや心臓病、脳卒中などの生活習慣病です。生活習慣病の予防と早期発見・治療に重要なのが、「特定健診(いわゆるメタボ健診)・特定保健指導」や「がん検診」などの定期的な受診です。健診(検診)の重要性とその内容、そして普段の生活での心がけなどをご紹介します。
1生活習慣病はなぜこわい?気づかぬうちに、がんや心臓病、脳卒中などの深刻な病気に
生活習慣病とは、偏った食生活や睡眠不足、運動不足、喫煙、ストレスなどの積み重ねが原因となって発症する、がん(悪性新生物)、心疾患(狭心症や心筋梗塞などの心臓病)、脳血管疾患(脳梗塞やクモ膜下出血などの脳の病)といった様々な病気のことを言います。
生活習慣病は、日本人の死因の半数以上を占めています。特に、がんは30年以上連続で日本人の死因の第1位となっています。
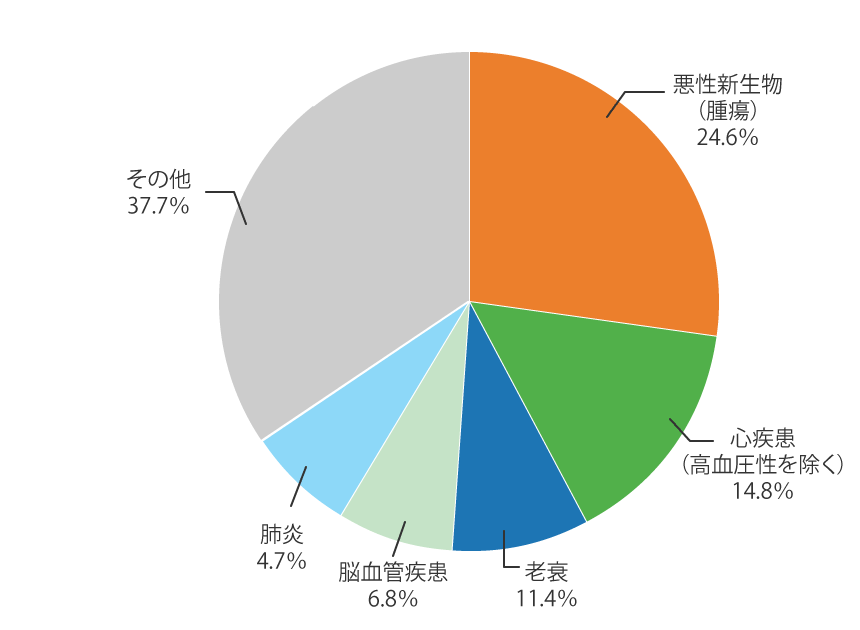
資料:厚生労働省「令和4年(2022)人口動態統計月報年計(概数)」より政府広報室作成。
また、がんに次いで多い死因である心疾患や脳血管疾患は、動脈硬化が要因となる病気です。特に、お腹の周りの内臓に脂肪が蓄積した「内臓脂肪型肥満」に糖尿病、高血圧症、脂質異常症といった病気が複数重なると動脈硬化を進行させ、こうした命に関わる病気を急速に招く危険性が高まると言われています。
このように内臓脂肪型肥満に加えて、これらの病気の危険因子をいずれか2つ以上併せ持った状態を「メタボリックシンドローム」と言います。なお、メタボリックシンドロームが強く疑われる人あるいはその予備群と考えられる人は男女とも40歳以上から増加し、男性では50歳以上で半数以上、女性も60歳以上で5人に1人という割合に達しています。(「平成30年国民健康・栄養調査報告書」より)
初期の生活習慣病は特に自覚症状がないことが多いため、いつの間にか病気が進行してしまう危険があります。そのため、定期的に健診を受けて自分自身の健康状態を常に正しく把握することが、生活習慣病の早期の発見・治療に重要です。
生活習慣病の予防や早期治療につなげるために、職場や地域では、メタボリックシンドロームに着目した「特定健診(いわゆるメタボ健診)・特定保健指導」を毎年実施しています。健診(検診)は、健康なうちに受診してこそ意味があります。「時間がない」「元気だから大丈夫」などと考えず自分の健康のため、ぜひ定期的に受診してください。
2「特定健診・特定保健指導」って?メタボリックシンドロームに着目した健診と生活改善のための指導です
「特定健診・特定保健指導」は、メタボリックシンドロームに着目した「健診」によって生活習慣病のリスクを早期に発見し、その内容を踏まえて運動習慣や食生活、喫煙といった生活習慣を見直すための「特定保健指導」を行うことで内臓脂肪を減少させ、生活習慣病の予防・改善につなげるものです。
受診する皆さんにとっての具体的なメリットは次のとおりです。
- 自分自身の健康状態を把握
- 健診結果を踏まえ、現在の健康状態にあったアドバイスなどが受けられる
- 疾病予防によって、いつまでも健やかな生活を送ることにつながる
対象となるのは、40歳以上75歳未満のかたです。「特定健診・特定保健指導」は、職場や地域で、毎年実施されていますので、対象となるかたは必ず受けるようにしましょう。
Q 対象となる人は?
40歳以上75歳未満の医療保険加入者が対象です。
会社員や公務員のかたなど勤務先で行われる健診を受ける場合、健診項目に特定健康診査も含まれていますが、それ以外のかたについては別途、加入している医療保険から受診券や受診案内が届きますので、指定の実施場所で受診する必要があります。詳しくは、加入している医療保険に確認してください。
Q 検査項目は?
以下の項目について検査が実施されます。
| 基本的な健診の項目 |
質問票(服薬歴、喫煙歴等) 脂質検査(中性脂肪、HDLコレステロール、LDLコレステロール) 検尿(尿糖、尿蛋白) |
|---|---|
| 詳細な健診の項目 |
心電図検査 ※一定の基準の下、医師が必要と認めた場合に実施 |
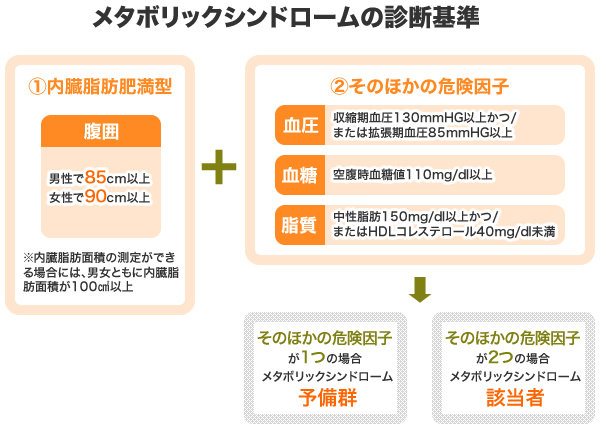
Q メタボリックシンドロームの診断基準は?
以下の2つに該当する場合、メタボリックシンドローム該当者又は予備群と診断されます。
- 腹囲が基準以上(男性85センチメートル、女性90センチメートル)
※内臓脂肪面積の測定ができる場合には、男女ともに内臓脂肪面積が100cm²以上 - 血圧、血糖、脂質の検査値が規定値以上
Q 特定健診を受けた後は?
受診して約1から2か月後、医療機関から健診結果及びそれを踏まえた生活習慣の改善に関する情報が届きます。そこで、生活習慣病のリスクが高いと判定された場合 (※)、加入する医療保険から特定保健指導の実施に関する案内も送付されます。
※メタボリックシンドロームの診断基準と特定保健指導の判定基準は異なります。
3健診で生活習慣病のリスクが高いと判定されたら?専門家による特定保健指導によって、食生活や運動などの生活習慣の見直しを
生活習慣病のリスクが高いと判定された場合でも、普段の生活習慣を改善することによって、生活習慣病の予防や健康状態の改善が可能です。
そこで、特定健康診査の結果を踏まえて生活習慣病の発症リスクが高いかたに対し、医師や保健師、管理栄養士などによって対象者一人ひとりに合わせた生活習慣を見直すためのアドバイス(特定保健指導)が行われます。その内容は、リスクの程度(血圧、血糖、脂質、喫煙歴など)に応じて「動機付け支援」又は「積極的支援」の2つがあります。
支援の流れは次のとおりです。
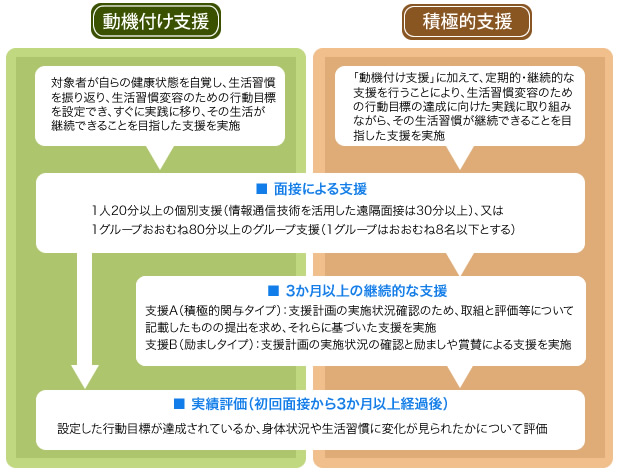
対象となるかたは、特定健診を受け、健診結果をきちんと確認し、健康増進に努めましょう。もし、特定保健指導の対象になった場合は、自分自身の生活習慣を見直す“きっかけ”になると受け止め、ぜひそれを役立てるようにしましょう。
4がん検診はなぜ大事?早期発見、早期治療によって治せるがんが増えています
日本では毎年、約39万人の国民ががんによって亡くなっています。がんにかかる可能性(罹患率:りかんりつ)は年齢とともに高まりますが、特に働き盛りの女性では、同世代における男性の罹患率を大きく上回っています。
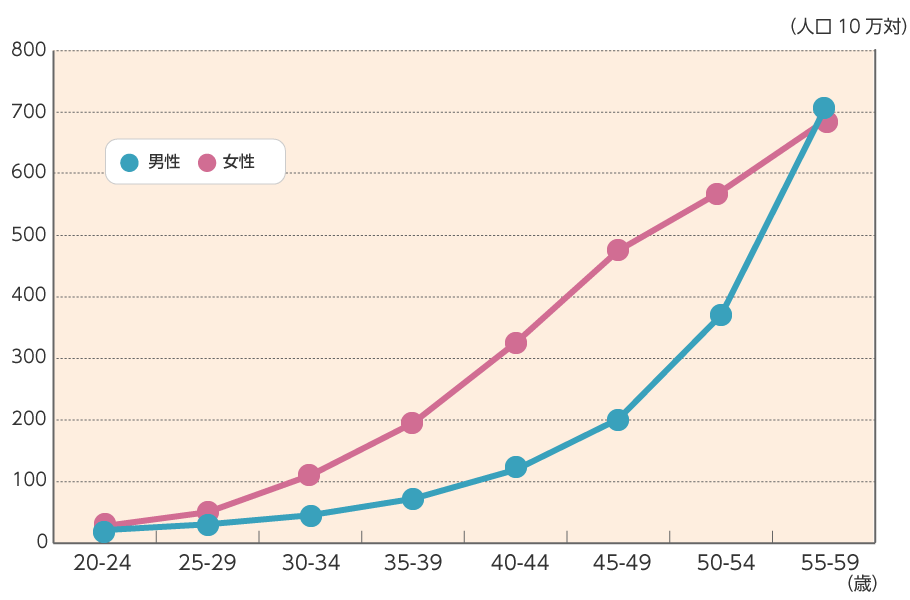
資料:国立がん研究センターがん対策情報センター
「血縁者でがんになった人はいないから・・・」と気にかけない人もいますが、遺伝によるがんの発症はまれなケースです。むしろ、食生活や飲酒、喫煙(受動も)、睡眠といった普段の生活スタイルが大きく影響すると言われています。
また、医療技術の進歩によって、一部のがんでは早期発見・早期治療が可能になってきました。自覚症状が出る前にがんを見つけることができるがん検診は死亡率を減少させる確実な方法です。検診によって早くがんが見つかれば、生存率に差が出るということも分かっています。
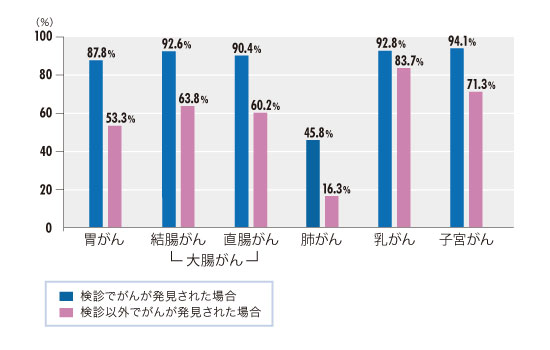
資料:厚生労働省「がん対策推進企業アクション」より
※がんと診断された人のうち、5年後も生存している割合
がんの早期発見・早期治療ができれば、それだけ完治の可能性が高くなるだけでなく、治療に要する費用や時間などの負担も軽くなるため、がん検診の定期的な受診が重要です。
コラム
がん検診にはどのようなものがある?
それぞれの検診内容について簡単にご紹介します。実際の受診申込や検査費用などについては、お住まいの市区町村や加入している健康保険にお問い合わせください。
| がんの種類と特徴 | 検診内容 | ||
|---|---|---|---|
| 対象者 | 受診間隔 | 主な検査項目 | |
| 肺がん 日本のがん死亡数の第1位 |
40歳以上 | 年1回 | 問診、胸部エックス線検査、喀痰(かくたん)細胞診(※) ※痰の成分調査 |
| 胃がん 男性のがん死亡数の第3位。 |
50歳以上 ※当分の間、胃部エックス線検査については40歳以上に対し実施可 |
2年に1回 ※当分の間、胃部エックス線検査については年1回実施可 |
問診に加え、胃部エックス線検査又は胃内視鏡検査のいずれか |
| 大腸がん 男女計のがん死亡数の第2位。 |
40歳以上 | 年1回 | 問診、便潜血(べんせんけつ)検査(※) ※便の中に混じる血液を検査 |
| 子宮頸がん 子宮の入口にできる。近年、若い世代で罹患・死亡率ともに増えてきているがん |
20歳以上 (女性) |
2年に1回 | 問診、視診、細胞診(※) ※子宮頸部にある細胞を検査 |
| 乳がん 女性の罹患数は第1位で、死亡数が第4位のがん。5年以上経過後の再発も珍しくない。 |
40歳以上 (女性) |
同上 | 問診、乳房エックス線検査(マンモグラフィ) |
5「健康寿命」を延ばすためには?1に「運動」、2に「食事」、しっかり「禁煙」、最後に「くすり」でいつまでも健康に
「健康寿命」とは、「健康上の問題で日常生活が制限されることなく生活できる期間」のことです。世界保健機関(WHO)でも新たな指標として導入されています。
従来の指標であった「平均寿命」には、寝たきりや認知症などを患って介護が必要となる期間も含まれていました。我が国の平均寿命は世界有数の長さである一方、健康寿命との差(つまり、健康上の問題で日常生活に制限のある生活をする期間)は、男性が8.73年、女性が12.06年と決して短くありません。

資料:厚生労働省「健康日本21(第二次) 最終評価報告書」(令和4年10月 厚生科学審議会地域保健健康増進栄養部会健康日本21(第二次)推進専門委員会)より政府広報室作成。
健康寿命を延ばして、この「不健康な期間」をできるだけ短くし、健やかで心豊かな生活を継続して送るためには、生活習慣病の発症や重症化を予防し、いつまでも健康を維持することが大切です。そのためには、メタボリックシンドロームのベースとなっている内臓脂肪を減らすことが必要であり、それがたまる原因となる運動不足や食べ過ぎといった不健康な生活習慣の改善が不可欠です。
生活習慣を改善するポイントは
1に「運動」、2に「食事」、しっかり「禁煙」、最後に「クスリ」と言われています。

イラスト:厚生労働省
(1)運動
日頃から体を動かす習慣を身につけましょう。適度な運動を行うことで、消費エネルギーの増加や身体機能が活発化して血糖や脂質の消費量が増え、内臓脂肪がつきにくくなります。その結果、血糖値や脂質異常、高血圧が改善されて生活習慣病の予防につながります。
さらに高齢者のかたにとっては、体力や身体機能の向上により転びにくくなるなど、介護予防の効果もあります。
改善のヒント
1日の生活の様々な場面で、今より10分、身体を動かす時間を増やしませんか。機会を少しずつ見つけて、1日60分を目標にしてみましょう。
(例)
通勤時、バスの停留所1つ分、又は電車1駅分を歩く
買物の移動手段を自家用車から自転車や徒歩に替える
エレベーターやエスカレーターではなく、階段を使う
犬の散歩にでかける など

イラスト:厚生労働省
(2)食事
食べ過ぎや欠食などの不規則な食生活は内臓脂肪をためる原因となるため、食生活の改善が欠かせません。また、肉などの動物性たんぱく質や脂質の過量な摂取や、野菜不足、塩分・糖分の摂りすぎなども、様々な生活習慣病の発症に関連があると言われています。
改善のヒント
食生活改善のポイントは、次のとおりです。
バランス良く食べる
3食きちんと取る
夕食は軽めに
油を使った料理は控えめ
副菜を多く食べる
食塩摂取は控えめに など

イラスト:厚生労働省
(3)禁煙
たばこは、多くの有害物質を含み、健康に様々な影響を及ぼします。喫煙によって、がんにかかるリスクだけでなく、動脈硬化を進行させるリスクを高める可能性があります。また、妊娠中の女性の場合は、胎児にも影響することがあります。
禁煙は本人の努力だけでなく、周囲のサポートも大切です。
(4)薬
すでに糖尿病や高血圧症、脂質異常症などの生活習慣病になっている場合には、生活習慣の改善に加えて、薬によるコントロールが必要なこともあります。ただし「薬を飲めば安心」ではなく、生活習慣の改善もあわせて行うことが大切です。
厚生労働省では、健康寿命を延ばすための国民運動「スマートライフプロジェクト」を推進しており、運動、食生活、禁煙、健診・検診の受診の4つのテーマを中心に、具体的なアクションの呼びかけを行っています。下記のウェブサイトでも、健康づくりに関する様々な情報を発信していますので、ぜひご覧ください。
(取材協力:厚生労働省 文責:政府広報オンライン)